産科のご案内
こにしクリニックは1974年開院。
今年で51年目になります。
3万人以上の赤ちゃんが当クリニックで誕生しました。
最近、女性の分娩に対する考え方に少しずつ変化が見られ、満足できるお産を目指している方が増えてきました。
私達は、「安全・安心なお産」をモットーに、そして妊婦様のニーズにお応えできるよう、
安全でかつ満足のいくマタニティライフが過ごせるよう、
適切な医療やサービスを提供するよう努めます。

当クリニックの方針
・適切な医療および医療情報を患者様へ提供するようスタッフ一同、努力していきます。
・安全な医療を最優先します。
・分娩には産婦人科医師が立ち会います。
・分娩の進行には助産師が立ち会います。
・総合病院と連携をとり、緊急事態にも対応します。
・当クリニックで対応できないと予測される妊婦様(早産や合併症妊娠)は早期に紹介させていただく場合があります。
・妊娠中に助産師外来でバースプランを立て、立会い分娩、無痛分娩など患者様中心の分娩ができるようにします。
・快適な入院生活を提供出来るよう心がけます。
・個室では、ご家族も一緒にお泊まりいただけます。ただし、個室が満床の場合は4人部屋になる可能性もあります。
・母児同室や母乳は、妊婦様のご希望に合わせてサポートいたします。
*新型コロナウィルス感染症対策のため、現在、ご家族の宿泊は中止しております。
*外来、面会、分娩立ち合い人数など制限しております。
分娩について
当クリニックでは自然分娩を基本とし、
妊娠中に作成されたバースプランをもとに、
お一人おひとりのご希望に合わせた分娩をサポートしております。
ご希望に応じて、無痛分娩にも対応しております。

バースプラン

〜お産はあなたが主役〜
予定日が近づいてきたら、バースプランを立てましょう!
バースプランとは、病院からの画一的な方針に合わせるだけでなく、
「どんな分娩方法でお産をしたいか」
「産後の入院生活をどのように過ごしたいか」
妊婦様それぞれのご希望を計画するものです。
当クリニックでは助産師外来の中で妊婦様それぞれに合わせたバースプランを作成します。
立会い分娩

当クリニックではご希望の方に、ご家族の立会い・付き添いをお勧めしています。
ご主人、ご家族とよくご相談のうえ、バースプランに組み込まれてはいかがでしょうか。
新しい家族の誕生の瞬間に立ち会うことで、家族としてのスタートを一緒に踏み出すことができます。
分娩待機室での付き添い
・つらい陣痛をご家族がゆっくりと見守り、あたたかい励ましやマッサージで応援してあげてください。
・家族で力を合わせてお産に望むことでよりリラックスして陣痛を乗り越えることができます。
分娩室での立会い
・分娩室ではご希望にあわせてご主人・ご家族の入室が可能です。
・分娩室での立会いをご希望の方は、できるだけ両親学級の受講をお勧めしています。
・立会い分娩をされないご家族の方はクリーンゾーン前でお待ちください。ベビーの誕生を液晶モニターでご覧になれます。
入院部屋での付き添い宿泊
・ご家族そろって暖かな雰囲気の中、新しく誕生したベビーの成長を見守ることで、お母さんだけでなく、お父さんとしての自覚も芽生えてきます。
・入院部屋は、お部屋内にシャワー・トイレを完備、洋室には大き目のソファをご用意しております。
・必要な方は、寝具、タオル、アメニティ、お食事を有料でご用意しております。
無痛分娩

当クリニックではご希望の方に硬膜外麻酔による無痛分娩を行っております。バースプラン作成時にご相談ください。
お産に対する不安や恐怖感、陣痛に伴う痛みは、ときに分娩の進行を遅らせたり、痛みのストレスが母児に悪い影響を与えることがあります。
お産の痛みを取りのぞくことは安全なお産の一つの方法といえます。
2022年12月より、初産の方の計画的無痛分娩は、原則として中止しております。
経産の方につきましては、母体の状態を確認のうえ、実施の可否を判断いたします。
また、陣痛開始後の無痛分娩につきましては、当クリニックの状況や時間帯により、実施可能かどうかを検討させていただきます。
何卒ご理解のほどお願い申し上げます。
硬膜外麻酔とは?
「硬膜外腔(脊髄を包んでいる袋の外の空間)に細くて柔らかいカテーテルを背中から挿入し、 出産まで局所麻酔薬を注入します。痛みの程度に応じて、薬の量を調節します。
当クリニックではこのような方に無痛分娩をお勧めしています。
「前回のお産で痛みが強く、もう2度と産みたくない。」
「もともと痛みに弱く、自然分娩が不安で夜も眠れない。」
「自然分娩で頑張ってみたが途中から痛みに耐えられず、パニックになりそう。」
「子宮口がなかなか開かず、微弱陣痛で疲労困憊している。」
麻酔の方法について
原則的に、硬膜外麻酔分娩は計画出産(あらかじめ日時を決めて)で行います。
頚管熟化している(子宮口が軟らかくなって、開いてきている)場合は、硬膜外麻酔を開始して、陣痛を強めるお薬(点滴)を使います。
頚管熟化していない場合は、麻酔を始める前に、子宮口を広げる為の処置を行います。
局所麻酔なので、意識ははっきりしており、産痛のみ取り除かれます。
*場合により麻酔の効きが悪い場合もあります。
*夜間や複数の分娩が重なって進行しているときには麻酔を予定していても対応できない場合があります。
硬膜外麻酔分娩のメリットとデメリット
【メリット】
・分娩中に血圧の上昇が少ない
・不必要ないきみによる胎児へのストレスが少ない
・分娩第1期が短縮する。(子宮口の開大が早い)
・帝王切開の頻度が減る
【デメリット】
・分娩第2期が長くなる。麻酔が効いていると、分娩第2期にいきみにくくなる(腹圧をかけにくい)ため、
分娩が長引くことがあります。
・分娩が遷延する場合には吸引分娩を行うことがあります。
・場合により麻酔が効きにくいことがある
硬膜外麻酔の危険性・合併症について
【高位・全脊髄くも膜麻酔】
硬膜外麻酔のカテーテルが、脊髄のあるくも膜下に入り込んだ場合、急に足が動かなくなったり、
上半身まで麻痺が広がって息が苦しくなったり、ひどければ呼吸が停止したりします。 適切な初期対応で、
重篤になるのを防止する必要があります。
【局所麻酔薬の血管内誤注入】 約2%
局所麻酔薬が血管内へ入ると、初期症状として口の痺れや耳鳴りが起こります。
麻酔注入時には、スタッフが十分注意しておりますが、もし血管内誤注入が疑われた場合は麻酔を中止します。
【硬膜外血腫・膿瘍】 非常に稀
硬膜外麻酔のカテーテルを挿入するときや抜くときに、硬膜外腔に血腫(血のかたまり)ができて
神経を圧迫することがあります。また、カテーテルを注入した場所に感染を起こし膿がたまると膿瘍となります。
神経が圧迫されると、下肢の痺れや麻痺が現れます。起こった場合は、MRI等の画像診断や、
整形外科手術により除去が必要です。
麻酔中の制限について
麻酔中は原則として食事を禁止しています。少量の水分摂取は可能ですが、 点滴から水分と栄養を補給します。 歩行は、麻酔により運動神経も麻痺している可能性があり、転倒の可能性があります。 原則としてベット上安静にしています。排尿は、尿道口から細い管を入れて導尿します。
当クリニックの硬膜外麻酔分娩の安全対策について
硬膜外麻酔分娩には非常に稀ではありますが、上記のような危険を伴うため、当クリニックでは厚生労働省の通達「無痛分娩の安全な提供体制の構築について」に基づいた診療を行っております。
【インフォームド・コンセント】
患者様には硬膜外麻酔分娩の方法、メリット、デメリット、合併症・危険性などを理解していただいて、妊産婦さんが署名した同意書にサインして頂きます。
【当クリニックの無痛分娩に対する体制】
・硬膜外麻酔分娩管理者を配置しています。
・JALA(無痛分娩関係学会・団体連絡協議会)の定める講習会の受講をしています
カテゴリーA講習会受講(2025/11/28)、カテゴリーD講習会受講(2026/01/10)
・無痛分娩の安全な診療のための講習会開催(院内)(2025/03/03)
JALA(無痛分娩関係学会・団体連絡協議会)施設情報
当クリニックの分娩実績について
2025/01/01~12/31 全分娩数:343件
・無痛分娩件数:40件
・帝王切開件数:22件
費用について
麻酔処置料として、別途100,000円かかります。
妊婦健診


おなかの赤ちゃんと母体が順調であるかどうかを確認するために行います。妊娠経過が順調でもご自分だけで判断するのは危険です。 安心、安全な妊娠・出産のために、定期的に妊婦健診を受診しましょう。
| 健診の目安 | |
|---|---|
| 妊娠週数 | 健診の頻度 |
| 妊娠10〜24週 | 1回/4週 |
| 妊娠24〜35週 | 1回/2週 |
| 妊娠36〜40週 | 1回/1週 |
| 妊娠40週以降 | 2回/1週 |
- 妊婦健診は予約制になっています。
- 出血、腹痛、その他の異常に気づかれた場合は、早めに受診してください。
- 妊婦健診は予約制になっています。変更のある方は電話(0897-33-1135)までご連絡ください。
超音波胎児スクリーニング検査
当クリニックでは妊娠20-24週前後の妊婦健診時に超音波検査による胎児超音波スクリーニング検査を行っております。
胎児超音波スクリーニング検査とは
超音波診断装置でおなかの中の赤ちゃんの健康状態・奇形の有無などを確認します。
この検査ですべての赤ちゃんの異常が発見できるわけではありませんが、心臓や大きな血管の異常を早期に発見することは、分娩方法や出生後の管理や治療に役立ちます。
もし当クリニックの診察で異常が疑われた場合は、専門の医療機関に紹介させて頂きます。
4D超音波
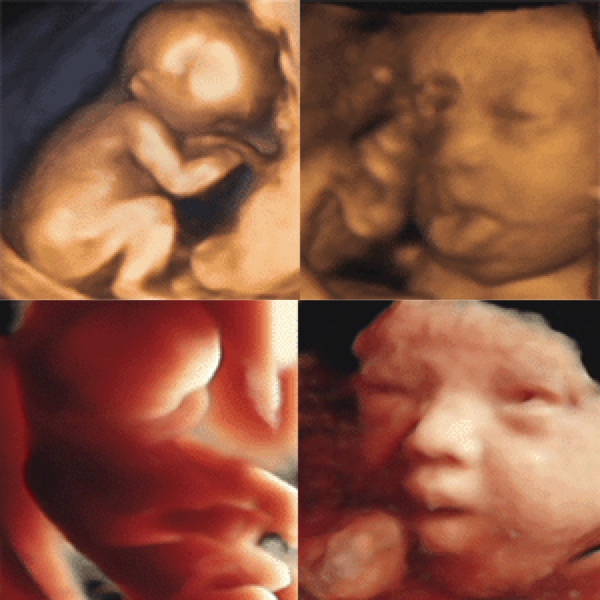
当クリニックでは新型の4D超音波(3D画像の動画)を導入しています。
ベビーのかわいいしぐさや表情が見られるときもあります。
*赤ちゃんの向き、羊水の状態によってうまく見えないこともあります。
3D画像の光源処理について
Voluson E8(超音波装置)では、コンピューターグラフィックスの技術である光源処理を行い、元の3D映像に光と陰影を加える事で今まで以上にリアルな映像を作る事が出来ます。
左下の写真は赤ちゃんの右後ろから光を当てた映像です。
きれいな映像を撮影するにはいろいろな条件が必要ですが、運が良ければこのような写真を撮る事が出来ます。
助産師外来
当クリニックでは患者様のちょっとした不安や悩みを解消できるよう、医師の診察とは別に助産師外来をおこなっています。
医師には相談しづらいマイナートラブルやどんなささいな事でも安心してご相談ください。
妊娠中の助産師外来


助産師外来
妊娠中の前期に1回、後期に2回、助産師外来を実施しております。
診療日の9:00~12:00 または 15:00~16:30
【初期 (妊娠11週前後)】
妊娠の基本情報の確認やご出産までの流れの説明、産科医療補償制度の説明、各種冊子のお渡しなどがあります。
【後期 (妊娠32週前後)】
バースプラン、入院案内、準備物、出産の流れなどのご案内や新生児に関わる各種検査の説明、入院分娩同意書等書類のお渡しがあります。
【後期 (妊娠34週前後)】
入院のタイミングの説明やバースプランの内容の確認をさせて頂きます。
*上記の3回、妊娠週数に合わせて、健診時にお受けください。
産後の助産師外来
産後2週間健診
退院後の赤ちゃんの発育やママのおっぱいの状態などをチェックします。
育児のことなど、お悩みの際は遠慮なくスタッフにご相談ください。必要な場合は外来にて医師の診察があります。
産後1ヶ月健診
ママの全身状態を産科の医師がチェックします。
赤ちゃんは愛媛労災病院で1ヶ月健診をお願いしております。
助産師による育児相談もできます。悩み事などありましたら遠慮なくご相談ください。
乳房外来
おっぱいのケア、トラブル、授乳指導、気になることなど、遠慮なく何度でもご相談ください。
*事前に電話にてご予約ください。
マタニティヨーガ

一生に数回しかない出産という貴重な体験を、 自分らしく主体的に取り組めるようにマタニティヨーガを通して充実したものにしましょう。
毎週金曜日 10:00~11:30(1Fスタジオ)
ご希望の方は、受付窓口またはお電話にてご予約ください。
TEL : 0897-33-1135
参加費用:1000円/回(初回の体験は無料です)*お支払いは現金でお願いします。
持参品:タオル・飲み物・参加費用・ヨガマット(お持ちの方は)*ヨガマットは無料貸出もございます。
内容:呼吸法・リラックス法・ストレッチ・瞑想・シェアタイム等
講師:当クリニック助産師 齊藤里美(日本マタニティ協会指導者養成コース修了、RYT200養成講座修了)
Konishi_Maternity_yoga instagram
入院中の生活について

お産を終えたお母様を待っているのは、かわいいベビーとの生活。当クリニックでは「母子同室」「自律授乳」をお勧めしています。 出産後のお母様とベビーのきずなが、無理のないように、スムーズに確立できるよう、こまやかにサポートします。
入院中のマザーケア・ベビーケア
母子同室と自律授乳
あなたも母子同室でがんばってみませんか?
当クリニックでは、ずっとベビーと一緒にいたいという希望をお持ちのかたはいつでも母子同室が可能です。 ベビーが泣くたびに母乳をのませるという自律授乳をお勧めしています。 お母様がベビーと一緒にすごすと、ベビーがほしがるときに授乳でき、十分なスキンシップができます。 母乳の分泌も良好になり、ひいては母と子の強いきずなを形づくることになります。
また、ベビーはいつでも新生児室でお預かりできます。 シャワーやお食事のとき、夜はゆっくり体を休めたい方、ご希望にあわせてお申し付けください。
*新生児室での管理が必要なベビーは母子同室のご希望に添えない場合がありますので ご了承ください。
授乳指導
当クリニックでは、母乳育児をご希望の方に、助産師の授乳指導をお受けいただくことができます。 無理のないようにスムーズに自律授乳が確立できるように、それぞれのお部屋で乳房マッサージや、細やかなサポートをおこないます。
沐浴指導
当クリニックでは、入院中にベビーの沐浴体験ができます。スタッフと一緒に赤ちゃんをお風呂に入れてみましょう
沐浴の方法は病室のテレビで、いつでもご覧いただけます。
調乳指導
スマートフォンやパソコンを使ってオンライン調乳指導が受けられます。ぜひご参加ください。
入院中の新生児管理

新生児聴覚検査
耳から聞く音の刺激は、脳の発達に重要な関連があります。
お母さんの声や動物の鳴き声などに反応して、赤ちゃんの脳は学習します。 ところが、難聴の場合はそういった情報が脳に伝わらず、認識能力が未発達になります。 新生児の聴覚異常は、350人に1人の割合で出現し、聴覚障害の発見の年齢は、2.5歳といわれています。 早期に難聴を発見し、補聴器などの適切なケアをすることにより、「ことば」を獲得することが出来ます。
*当クリニックでは、すべての赤ちゃんに聴覚検査を実施しております。
新生児マススクリーニング(先天性代謝異常症等検査)
知らずに放置しておくと障害の出てくるような代謝異常を、赤ちゃんのうちに早期に見つけて障害の発生を予防するための検査です。見かけは元気な赤ちゃんでも、生まれつき病気を持っていることがあります。早く見つけて治療を行うことで、発育障害を最小限にすることができます。
すべての赤ちゃんに生後4日〜6日頃、ごく少量の血液を採取して検査します。赤ちゃんの負担はほとんどありません。(検査は公費負担です。)
新生児拡大スクリーニング(先天性代謝異常症等検査)
2025年4月より愛媛県内に住民票がある赤ちゃんは公費負担で検査ができようになりました。
愛媛県外に住民票がある場合は、検査料として12,000円(非課税)がかかります。
新生児マススクリーニング検査に加え、7つの希少疾病について検査します。生後4日〜6日頃、ごく少量の血液を採取して検査します。
赤ちゃんの負担はほとんどありません。検査は任意です。詳しくは以下のウェブサイトをご確認ください。
愛媛小児先進医療協議会
里帰り出産について
里帰り出産をご希望の方へ
・当クリニックで「里帰り出産」をご希望の方は、分娩予約をお取りしますので妊娠の届出をされる頃(妊娠10週前後)に一度お電話にてご連絡お願いします。
TEL : 0897-33-1135
(対応時間:診療日の9:00-17:00)
*予約時の注意点*
・前回他院での帝王切開の場合は受け入れできません。
・前回当クリニックで帝王切開されていても、2回以上帝王切開されている場合は医師に相談させて頂きます。
・40歳以上の初産婦の受け入れはできません。
・37歳以上の初産婦でかつ他院でのARTによる妊娠の場合は受け入れでいません。
・40歳以上の経産婦でかつ合併症がある場合は医師に相談させて頂きます。
里帰り出産をご予約中の方へ
・妊娠20週前後に1回、胎児スクリーニング(お腹の赤ちゃんに異常がないかの検査)目的での当クリニック受診を勧めております。
・帰省のタイミングは無理のないスケジュールで、可能であれば妊娠32週までには帰省して、妊娠34週からは当クリニックでの妊婦健診を受けるようにお願いします。
他院へ里帰り出産される方へ
・病産院によって様々な特色やがあります。電話で確認したり、インターネットで検索するのも良いと思います。
・分娩数を制限している病院・クリニックでは、予約がいっぱいになることがあります。早めに確認しておいてください。
・診察時に里帰り出産を希望している事を医師もしくは助産師に伝えてください。
・妊娠33週までには帰省して、できるだけ早く出産予定の病産院を受診しましょう。
費用について
入院分娩の費用
経膣分娩の場合
5日間入院の場合(出産後4日目の退院)
個室約53万円〜、特別室約56万円〜、4床室約49万円〜となります。
*入院分娩費用には産科医療補償制度の掛け金や分娩費、検査薬剤料、処置料、新生児管理保育料、お食事代、入院部屋代などが含まれます。
*夜間休日などの分娩の場合や、処置検査の内容、お食事の回数など、個々の入院内容によって金額が異なります。
*当クリニックでのご出産された方には健診時のエコーの画像と出産時の映像をまとめた動画のUSBメモリーをお渡ししております。
産科医療補償制度について
*2022年1月より一部改正があります
2009年1月より産科医療補償制度が導入されました。
お産の現場では、赤ちゃんが健康に生まれてくるために、医療スタッフは最善の努力をしていますが、 それでも予期せぬ出来事が起こってしまうことがあります。 この制度は、通常の妊娠・分娩にも関わらず脳性麻痺となった児及びご家族の経済的負担を速やかに補償し、 原因の分析、情報収集など産科医療の向上を図ることを目的としています。
補償対象
2009年1月1日以降、分娩により次の基準を満たす状態で出生した児
1、出生体重が1400g以上かつ在胎週数32週以上(2021年12月31日までに出生した児に適用)
出生体重に関わらず、在胎週数が28週以上であること(2022年1月1日以降に出生した児に適用)
2、身体障害者等級1・2級相当の重症者
出生体重・在胎週数の基準を下回る場合でも、在胎週数28週以上の児については、分娩に関連して発症した脳性麻痺に該当するか否かとういう観点から個別審査を行います。
先天性の要因や、児の新生児期の要因(分娩後の感染症など)、また児が生後6か月未満で死亡した場合など、補償対象外になる場合もあります。
ご不明な場合は当クリニック担当までお問い合わせください。
3、除外基準:先天性や新生児期の要因によらない脳性麻痺であること
補償水準
補償対象と考えられる児の満5歳の誕生日まで
掛け金
・1.6万円(2015年1月1日~2021年12月31日までに出生した児に適用)/1分娩につき
・1.2万円(2022年1月1日以降に出生した児に適用)/1分娩につき
分娩機関(当クリニック)から運営組織である(財)日本医療機能評価機構へ支払います。
なお、制度改定に伴い、出産育児一時金の給付額40.4万円から40.8万円に変更されます。
日本医療機能評価機構
なお、詳しい情報につきましては『公益財団法人日本医療機能評価機構』の産科医療補償制度についてのウェブサイトをごらんください。
制度への登録について
当クリニックでは、助産師外来時に、助産師より当制度のご説明をさせていただきます。 妊娠5ヶ月頃、原則在胎22週までに登録とさせていただいておりますが、他院からの転院、 当クリニックからの転院など、登録時期が異なる場合もありますのでその状況に応じて登録させていただきます。登録証は補償を受ける際、補償の対象者であることを示す重要な書類です。大切に保管してください。なお、当制度についてご不明な点、ご質問などございましたら助産師までご遠慮なくお問い合わせください。